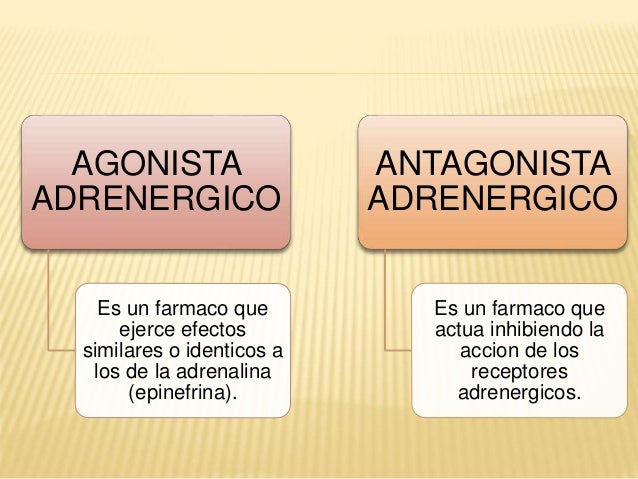
¿Que son los agonistas y antagonistas adrenergicos?
CATECOLAMINAS Y FÁRMACOS
SIMPATICOMIMÉTICOS
Gran parte de las acciones de las
catecolaminas y de los simpaticomimeticos
se clasifican en siete tipos generales:
Una accion excitadora periferica en algunos tipos de
musculos de fibra lisa, como los de vasos sanguineos que
se distribuyen en la piel, los riñones y las membranas
mucosas, y en celulas glandulares como las de las glandulas
salivales y sudoriparas.
Una accion inhibidora periferica en otros tipos de musculos
de fibra lisa como los que estan en la pared de los intestinos,
en el arbol bronquial y en vasos sanguineos que
llevan sangre a musculos de fibra estriada.
Una accion excitadora del corazon que acelera la frecuencia
de su latido e intensifica la fuerza de su contraccion.
Acciones metabolicas como las que incrementan la glucogenolisis
en higado y musculo, y la liberacion de acidos
grasos libres procedentes del tejido adiposo.
Acciones endocrinas como la modulacion (incremento o
disminucion) de la secrecion de insulina, renina y hormonas
hipofisarias.
Acciones en el sistema nervioso central (SNC), como la
estimulacion respiratoria, intensificacion del estado de
vigilia y de la actividad psicomotora y disminucion del
apetito.
Acciones presinapticas que inhiben o facilitan la liberacion
de neurotransmisores; la accion inhibidora es la que
posee mayor importancia fisiologica.
Catecolaminas y simpaticomiméticos
Las catecolaminas y simpaticomiméticos se clasifican como simpaticomiméticos de acciones directa, indirecta o mixta
Clasificación de los
agonistas de los receptores adrenérgicos (aminas simpaticomiméticas) y
fármacos con efectos similares a los simpaticomiméticos. En cada
categoría se muestra un fármaco prototipo.

Los factores importantes en la respuesta de cualquier célula u órgano a las aminas simpaticomiméticas son la densidad y la proporción relativa de los receptores adrenérgicos α y β. Por ejemplo, la NE tiene una capacidad relativamente pequeña para aumentar el flujo de aire bronquial, porque los receptores en el músculo liso bronquial son, en gran medida, del subtipo β2. A diferencia de ello, el INE y la EPI son potentes broncodilatadores. Los vasos sanguíneos cutáneos expresan fisiológicamente receptores α casi de manera exclusiva; por tanto, la NE y la EPI causan constricción de tales vasos, mientras que el INE tiene poco efecto en ellos. El músculo liso de los vasos sanguíneos que suministran los músculos esqueléticos tiene ambos receptores, β2 y α; la activación de los receptores β2 causa vasodilatación, y la estimulación de los receptores α constriñe estos vasos. En los vasos mencionados, la concentración umbral para la activación de los receptores β2 por parte de la EPI es menor que la necesaria para activar los receptores α, pero cuando ambos tipos de receptores se activan a altas concentraciones de EPI, la respuesta a los receptores α predomina. Las concentraciones fisiológicas de EPI causan vasodilatación principalmente.

Epinefrina
La epinefrina (adrenalina) es un potente estimulante de los receptores adrenérgicos α y β, y sus efectos sobre los órganos blanco son, por tanto, complejos. Particularmente prominentes son las acciones sobre el corazón y sobre los músculos vasculares y otros músculos lisos.
Efectos en la presión arterial. La epinefrina es uno de los medicamentos vasopresores más potentes conocidos. Si se administra en forma rápida una dosis farmacológica por vía intravenosa, ocasiona un efecto característico sobre la presión arterial, que aumenta rápidamente a un máximo proporcional a la dosis. El incremento de la presión sistólica es mayor que el de la diastólica, por lo que la presión del pulso aumenta. A medida que la respuesta disminuye, la presión media puede caer por debajo de lo normal antes de volver a los niveles de control. El mecanismo de aumento de la presión arterial debido a la EPI se debe a una tríada de efectos:
• Estimulación miocárdica directa que aumenta la fuerza de la contracción ventricular (acción inotrópica positiva).
• Aumento de la frecuencia cardiaca (acción cronotrópica positiva).
• Vasoconstricción en muchos lechos vasculares, especialmente en los vasos de resistencia precapilar de la piel, la mucosa y el riñón, junto con una intensa constricción de las venas.
Efectos vasculares: En la vasculatura, la EPI actúa principalmente sobre las arteriolas más pequeñas y los esfínteres precapilares, aunque las grandes venas y arterias también responden a ella. Varios lechos vasculares reaccionan de manera diferente, lo que resulta en una sustancial redistribución del flujo sanguíneo. La EPI inyectada disminuye notablemente el flujo sanguíneo cutáneo, constriñendo los vasos precapilares y las venillas. La vasoconstricción cutánea explica una marcada disminución del flujo sanguíneo en las manos y los pies. El flujo de sangre a los músculos esqueléticos aumenta con las dosis terapéuticas en los humanos.
Efectos en el corazón: La epinefrina es un poderoso estimulante cardiaco. Actúa directamente sobre los receptores β1 predominantes en el miocardio y en las células del marcapasos y los tejidos conductores. Los receptores β2, β3 y α también están presentes en el corazón, aunque existen considerables diferencias entre las especies. La frecuencia cardiaca aumenta, y el ritmo a menudo se altera. La sístole cardiaca es más corta y más potente, el gasto cardiaco mejora y el trabajo del corazón y su consumo de oxígeno aumentan notablemente.
Efectos en los músculos lisos. Los efectos de EPI en los músculos lisos de diferentes órganos y sistemas dependen del tipo de receptor adrenérgico en el músculo. En general, la EPI relaja el músculo liso GI debido a la activación de los receptores α y β. El tono intestinal y la frecuencia y amplitud de las contracciones espontáneas se reducen. El estómago generalmente está relajado y los esfínteres pilórico e ileocecal están contraídos, pero estos efectos dependen del tono preexistente del músculo. Si el tono ya es alto, la EPI causa relajación; si es bajo, contracción.Efectos respiratorios. La epinefrina tiene una poderosa acción broncodilatadora, más evidente cuando el músculo bronquial se contrae debido a una enfermedad, como en el asma bronquial, o en respuesta a fármacos o varios autacoides. Los efectos beneficiosos de la EPI en el asma también pueden surgir de la inhibición de la liberación inducida por antígenos de mediadores inflamatorios de los mastocitos y, en menor medida, de la disminución de las secreciones bronquiales y la congestión dentro de la mucosa.
Comentarios
Publicar un comentario